脳出血とは
脳卒中とは死亡する人が多く・後遺症が残る疾患です。脳卒中とは、脳梗塞・脳出血・くも膜下出血の3つです。脳卒中のうち脳梗塞に次いで多いのが脳出血です。
脳出血とは、脳血管が破綻して脳内に出血した状態です。ラクナ梗塞の原因血管でもある、穿通枝の破綻によって起こります。高血圧・糖尿病が発症のリスクを高めます。
この記事では、脳出血の治療を説明します。
治療の種類
脳出血の治療には内科的治療と、外科的治療があります。薬剤などを投与して行う治療が内科的治療、身体にメスを入れるなどの直接的な侵襲を伴う治療が外科的治療です。
内科的治療
内科的治療で代表的なものに、再出血の予防・脳浮腫対策・全身合併症対策があります。
再出血の予防
脳出血後の血腫再増大は発症後数時間に見られますが、その多くは6時間以内に停止します。抗血小板薬・抗凝固薬を内服している患者は、出血が増大しやすいです。この再出血を予防するために、降圧療法・対症療法が行われます。
脳浮腫対策
脳出血後、出血の周囲に脳浮腫が起こります。脳浮腫は発症から3~8日でピークとなり、2週間程度持続します。抗浮腫薬投与(グリセオールなど)を経静脈的に投与し、脳浮腫のコントロールを試みます。
全身合併症対策
再出血・脳浮腫といった直接的な影響に加え、脳出血に関連した多くの合併症が懸念されます。代表的なものが、肺炎・消化管出血・尿路感染症です。脳出血を起こすと、原則入院での治療となります。
これらの合併症は、治療・安静などに伴う廃用症候群の影響が大きいです。廃用症候群については、別記事で取り上げます。
脳出血急性期の血圧管理
脳出血急性期、再出血の予防・脳浮腫対策・全身合併症を予防するためには、血圧管理が重要です。特に、血圧高値を放置すれば再出血のリスクは高まります。
脳卒中理療ガイドライン2021では、血圧管理を以下のように示しています。
脳出血急性期の血圧管理
できるだけ早期に収縮期血圧140mmHg未満に降圧し、7日間維持することは妥当である (推奨度B エビデンスレベル中)
その下限を110mmHg超に維持することを考慮しても良い
脳卒中治療ガイドライン 2021
(推奨度C エビデンスレベル低)
ここで重要なのは、「再出血を防ぐため兎に角血圧をさげろ」とは言っていないことです。ともすれば以前の脳出血治療は、再出血しないことが至上命題になっていた節があります。
現在は、過度な降圧による心臓・腎臓への悪影響が指摘されています。また、過度な降圧は脳虚血出現や神経学的症候増悪にも繋がります。「収縮期血圧の下限を110mmHg超に維持する」ことは、これらの合併症を防ぐ意味があります。
血圧に影響する因子
適切な血圧管理と聞くと、薬剤でのコントロールが思い当たります。もちろん血圧管理に降圧薬は欠かせません。看護師はこれに加えて、血圧に影響する因子をよく知っておく必要があります。
血圧に影響する因子
- 疼痛・呼吸困難
- 便秘・排尿困難
- 痙攣・嘔気・嘔吐・咳嗽
- 頭蓋内圧亢進
血圧が高いからとすぐに降圧薬を投与するのではなく、血圧に影響するこれらの因子を見落としていないのか充分配慮しましょう。再出血を防ぐためと降圧剤を投与しても充分な効果が望めないばかりか、結果的に過度な降圧になり前述の合併症を引き起こす恐れもあります。
生体モニタに示された数字だけに囚われず、患者の主観的・客観的情報をよく観察し総合的な血圧管理ができるようにしましょう。
外科的治療
続いて外科的治療です。原理的にはシンプルで、頭蓋内にできた脳内血腫を外科的に取り除くという具合です。開頭血腫除去術と内視鏡下血腫除去術があります。
出血の部位と程度、治療適応を一覧にまとめています。脳出血の部位・程度をあてはめ、いずれの治療に繋がる可能性が高いのかを参考にしてください。
開頭血腫除去術
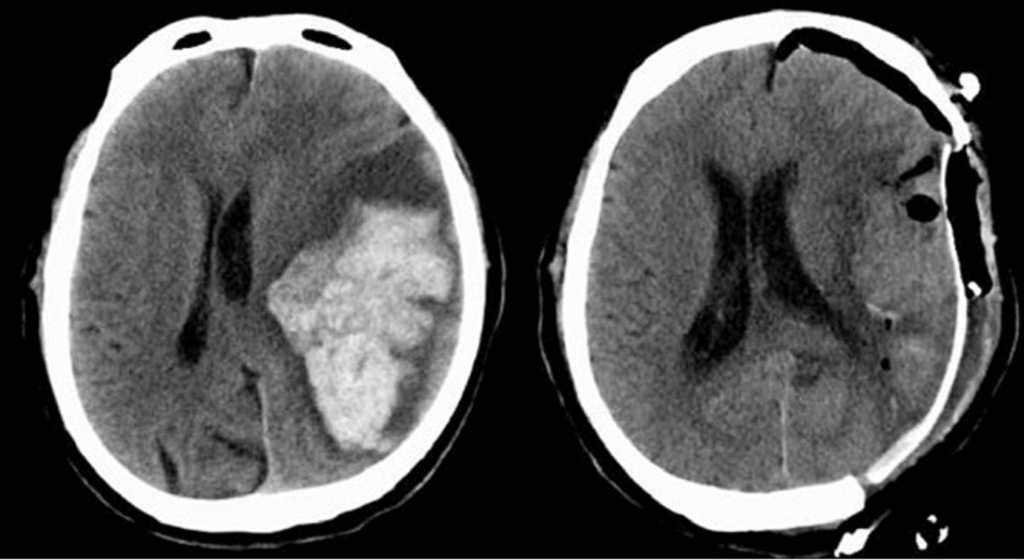
開頭血腫除去術前後の頭部CT写真です。単純CTでは、骨が白・髄液が黒・脳実質が灰色に移ります。脳実質内にある明るい白色が脳出血です。
左が術前、右が術後です。骨を大きく外して、出血を除去しています。ミッドラインシフト(脳構造の正中偏移)が改善しています。脳ヘルニアを回避できたことが分かります。
内視鏡下血腫除去術
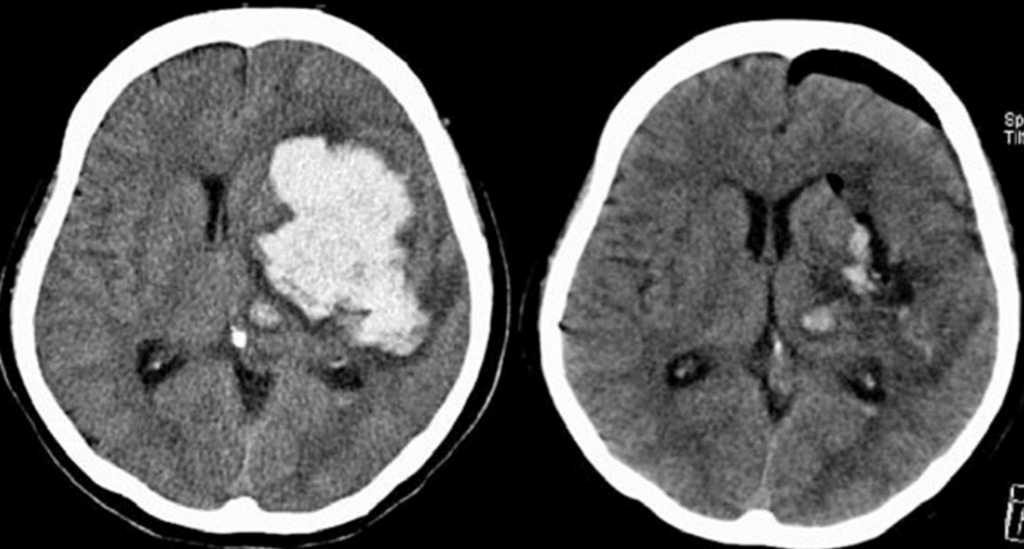
内視鏡下血腫除去術前後の、頭部CT写真です。左が術前で右が術後です。同じように血腫が除去され、ミッドラインシフト(正中偏移)が改善しています。
先の開頭血腫除去術と異なり、広範囲の頭蓋骨除去をしていないことが確認できますね。
外科的治療 合併症
これら外科的治療にも合併症があります。手術操作により、脳実質・脳血管にダメージが加わります。いくら慎重に手術操作をしたとしても、脆弱な脳組織・脳血管への影響は避けられません。これが後出血・脳浮腫・痙攣の原因になります。
後出血は術後24時間以内に起こりやすく、脳浮腫は術後3日目にピークを迎えます。また、無菌状態である頭蓋内を手術により大気に開放するため、頭蓋内の感染症リスクを負うことになります。また、手術にともなうドレーン留置も感染症を起こしやすいです。
脳出血術後、看護師はこれらに注意して観察・管理をしましょう。
脳出血の治療 まとめ
脳出血の治療をまとめます。
- 内科的治療・外科的治療がある
- 内科的治療には、再出血の予防・脳浮腫対策・全身合併症対策がある
- 外科的治療には、開頭血腫除去術・内視鏡下血腫除去術がある
- 脳出血急性期の血圧管理は、低めに維持するが下げすぎない
脳出血の治療を知れば、次に何が起こるのか予想できます。治療が変われば看護も変わります。目の前の患者さんに「今、何ができるのか」意識してみてください。
本サイトの情報が、より良いケアの手助けになれば嬉しいです。